Перипротезная инфекция коленного сустава является серьезным осложнением после операции по эндопротезированию. С одной стороны, это специфическая форма инфекционного артрита, а с другой – она отличается высокой степенью организации и специфического характера ее проявления. Болезнь сопровождается появлением гнойно-запалительного процесса в области имплантированного искусственного сустава и нарушением нормальной функции коленного сустава.
Проведение лабораторного исследования является обязательным для получения полной клинической картины заболевания. Прежде всего, у пациентов определяют лейкоцитоз, ускорение СОЭ, повышение температуры, что часто свидетельствует о прогрессировании инфекционного процесса. Кроме того, показатель C-реактивного белка значительно увеличивается, что свидетельствует о наличии воспалительного процесса в организме.
Антибиотикотерапия является основным методом борьбы с инфекцией в послеоперационном периоде. Выбор антимикробных препаратов основан на лабораторной диагностике и определении чувствительности микроорганизма – патогена инфекции к различным антибиотикам. При развитии абсцессов и флегмон применяется открытый метод дренирования и внутривенное введение антибиотиков в высоких дозах.
Однако, если консервативные методы лечения не приносят ожидаемых результатов, может потребоваться проведение реконструктивных операций для восстановления функции коленного сустава и удаления инфекционного очага. Инфекционный очаг удаляют путем механической ревизии сустава с удалением инфицированного эндопротеза и очисткой траектории его имплантации. Далее проводят операцию по инсталляции нового эндопротеза с применением методов капсуларной реконструкции, оценки точности его фиксации и восстановления нормальной окклюзии.
Перипротезная инфекция коленного сустава: симптомы, диагностика и лечение
Симптомы перипротезной инфекции коленного сустава могут включать воспаление, опухоль и болезненность в области сустава, выделение гноя, чрезмерную боль при нагрузке на ногу, ощущение нестабильности и снижение подвижности коленного сустава.
Для диагностики перипротезной инфекции коленного сустава используются различные лабораторные и инструментальные методы. Лабораторное исследование крови может показать повышение уровня воспалительных маркеров и наличие бактерий. Также может потребоваться взятие биопсии из окружающих тканей для выявления возбудителя инфекции.
Лечение перипротезной инфекции коленного сустава может включать консервативные методы, такие как антибиотикотерапия и промывание сустава антисептиками. В некоторых случаях может потребоваться ревизия эндопротеза — его удаление, очистка тканей и установка нового протеза.
- Аллергическая реакция на антибиотики
- Увеличение рубцового фиброза вокруг сустава
- Осложнения при моечной и дезинфекционной инфраструктуре
- Частые операции по замене суставов
- Перенаправление пациентов физической и реабилитационной медицинской помощи
Перипротезная инфекция коленного сустава требует комплексного и своевременного лечения. Профилактика играет ключевую роль в предотвращении этого осложнения. Важно соблюдать все правила асептики и антисептики при проведении операций по эндопротезированию суставов, а также внимательно следить за состоянием пациента после операции.
Симптомы перипротезной инфекции коленного сустава
Ранние симптомы перипротезной инфекции могут быть схожи с нормальным процессом реабилитации после операции. Однако обратите внимание на следующие признаки, которые могут свидетельствовать о возможной инфекции:
1. Болезненность и отечность сустава: инфекция может вызывать болезненность, отек и покраснение вокруг коленного сустава. Если эти симптомы появляются или усиливаются постепенно, это может указывать на наличие инфекции.
2. Выделение гнойной жидкости: инфекция может вызвать появление гнойной жидкости из раны, покрывающей сустав. Если вы заметили выделение гнойной жидкости, необходимо немедленно обратиться к врачу.
3. Повышение температуры тела: инфекция может вызывать лихорадку и повышение температуры тела. Если в течение нескольких дней ваша температура остается выше нормы, это может быть признаком инфекции.
4. Ограничение движения: инфекция может приводить к ограничению подвижности сустава. Если вам стало сложно сгибать или разгибать колено, это может указывать на возможную инфекцию.
Если вы заметили хотя бы один из перечисленных симптомов, важно незамедлительно обратиться к врачу. Только квалифицированный специалист сможет поставить правильный диагноз и назначить соответствующее лечение, включая антибиотикотерапию и, возможно, хирургическую ревизию протеза.
Берегите свое здоровье и соблюдайте меры профилактики для предотвращения перипротезной инфекции коленного сустава. Это может включать правильное уход за раной после операции, соблюдение антисептических правил и своевременное обращение к врачу при появлении подозрительных симптомов.
Боли и отек коленного сустава
В области лечения и диагностики болей и отека коленного сустава современная медицина предлагает много инновационных методов и принципов. Для начала, врачи проводят ревизию состояния коленного сустава, чтобы выявить причину возникновения боли. Это позволяет установить правильное направление лечения.
Если боли обусловлены инфекцией, то проводится дезинфекция сустава. Она может включать использование антибиотиков, дренажа, иррадиации или хирургической ревизии. Кроме того, могут использоваться методы иммунопрофилактики, которые направлены на укрепление иммунной системы пациента для борьбы с болезнетворными микроорганизмами.
Для облегчения боли и отека, используются методы обезболивания и параэзезии. Они позволяют уменьшить реакцию организма на повреждение и снизить риск различных осложнений. Кроме того, могут применяться физические методы лечения, такие как ишиемия и окклюзия, для улучшения кровообращения и устранения отека.
Важное значение в лечении болей и отека коленного сустава имеет также реабилитация и ишемия. Они позволяют восстановить функциональность сустава и уменьшить его болевой синдром. Для достижения эффективных результатов в реабилитационных мероприятиях, необходимо обеспечить квалифицированный персонал и соответствующую инфраструктуру.
Следует отметить, что возникновение боли и отека коленного сустава может быть связано с различными факторами, такими как травмы, воспаление, артрит, онкология, лабораторные расстройства и другие заболевания. Поэтому, для точной диагностики необходимо провести обследование, включающее лабораторные и инструментальные методы исследования.
Следует отметить, что уровень боли и отека может различаться в зависимости от причины и характера их возникновения. В таких случаях, врачи могут рекомендовать проведение аллопластики или реконструкции коленного сустава для улучшения его функциональности и снижения болевого синдрома.
Повышение температуры тела
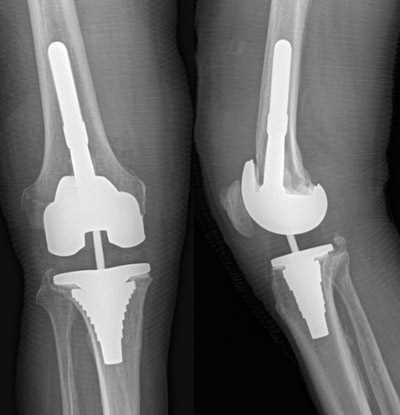
Возникновение повышения температуры тела (гипертермии) может быть вызвано различными факторами, включая инфекцию, воспаление и стрессовые условия. Особенно важно правильно оценивать повышение температуры в контексте перипротезной инфекции коленного сустава, так как это может быть ранним признаком возможного осложнения после эндопротезирования.
Повышение температуры тела является негативным симптомом, который требует внимательного наблюдения и реагирования со стороны медицинского персонала. Оно часто является следствием инфекции, вызванной микроорганизмами, такими как гонококк, артритогенные микробы, энтеровирусы и другие патогены. Возникающая инфекция может привести к различным осложнениям, таким как остеомиелит, гнойнички и патологические изменения в тканях.
В случаях повышения температуры тела, особенно при наличии аллопластики, необходимо обращаться к врачу в травматологии, который решит, шприцировать специальные препараты для обезболивания, пропишет медикаменты по индикации или рекомендует другое лечение. Важно помнить, что инфильтрат, рубцовые изменения и осложнения могут быть вызваны не только инфекцией, но и механической реакцией тканей на ишемию, аллергию или иммунное воспаление. Именно поэтому важно проводить постоянную дезинфекцию, обеспечить безопасность и гигиену в инфраструктуре лечебного учреждения.
Отдельно стоит отметить, что увеличение температуры тела может быть симптомом тяжелых заболеваний, таких как грипп, гастрит, гастроэнтерология, гонорея, глотка (заболевания почек, гонорея, заболевания глотки) или онкология. Поэтому тщательное исследование пациента в рамках кардиологии, гинекологии, гастроэнтерологии, урологии, офтальмологии и др. может помочь в борьбе с патологией и определении причины повышения температуры.
| Возможные причины повышения температуры тела: |
| — Инфекция микроорганизмами (бактерии, вирусы) |
| — Воспаление тканей |
| — Осложнения после реконструкции или эндопротезирования |
| — Иммунная реакция организма |
| — Механический стресс и реакция на травму |
| — Аллергическая реакция |
| — Постинфекционное состояние |
| — Ишемия и нарушение кровообращения |
| — Патологические изменения в организме (например, в связи с онкологией) |
Для определения причины повышения температуры тела в рамках лечения перипротезной инфекции коленного сустава необходимо обратиться к соответствующим врачам, специализирующимся в травматологии, инфекционных заболеваниях или онкологии. Они назначат соответствующие исследования, индивидуальное лечение и помогут справиться с возникшей проблемой в комплексе с другими методами лечения.
Реактивное лимфаденопатия
Основными причинами реактивной лимфаденопатии являются инфекционные заболевания, такие как грипп, острый респираторный вирусный инфекционный процесс, туберкулез, гонококковые инфекции, энтеровирусные инфекции и другие. Также реактивное увеличение лимфатических узлов может наблюдаться при воспалительных процессах в органах и системах – горло, глотка, бронхи, желудок, почки, мочевой пузырь.
Для диагностики реактивной лимфаденопатии проводятся различные исследования, включая клинический анализ крови, ультразвуковое исследование лимфатических узлов, бактериологические исследования выбросов из горла, цитологическое исследование лимфатического узла, а также на основании данных инструментальных методов и обследований устанавливается диагноз и определяется лечение.
Лечение реактивной лимфаденопатии направлено на устранение причины ее возникновения. Оно может включать применение противовирусных, антибактериальных или противогрибковых препаратов, физиотерапию, регулярную перевязку в случае рубцового повреждения, реконструкцию коленного сустава. Кроме того, индивидуальные рекомендации по режиму и образу жизни помогают ускорить процесс лечения и восстановления организма.
Важную роль в профилактике реактивной лимфаденопатии играют иммунопрофилактика и раннее выявление инфекционных заболеваний. При наличии факторов риска следует регулярно проходить медицинские осмотры и обследования, так как своевременное выявление и лечение заболеваний помогает предотвратить развитие осложнений и переход периода затягивания к хроническим формам патологий.
Диагностика перипротезной инфекции коленного сустава
Лабораторная диагностика перипротезной инфекции включает анализ крови и мазка из сустава на наличие патогенных микроорганизмов. Кровь проверяется на наличие воспалительных маркеров, таких как повышение уровня лейкоцитов, С-реактивного белка и прокальцитонина. Мазок из сустава позволяет выявить возбудителя инфекции и определить его чувствительность к антибиотикам.
Инструментальная диагностика может включать рентгенографию, компьютерную томографию или магнитно-резонансную томографию. Эти методы позволяют получить информацию о состоянии костной ткани, выявить наличие дефектов или повреждений протеза и определить степень распространенности инфекции.
| Лабораторная диагностика | Инструментальная диагностика |
|---|---|
| — Анализ крови на воспалительные маркеры | — Рентгенография |
| — Мазок из сустава на наличие патогенных микроорганизмов | — Компьютерная томография |
| — Магнитно-резонансная томография |
Дополнительными методами диагностики могут быть биопсия суставной капсулы, суставной жидкости или ткани вокруг протеза. Эти исследования позволяют определить конкретный патоген и его чувствительность к антибиотикам. Также может быть проведено исследование на наличие бактерицидного фактора в тканях вокруг протеза.
Диагностика перипротезной инфекции коленного сустава должна быть комплексной и основана на использовании различных методов и принципов. Это позволяет более точно определить наличие или отсутствие инфекции, а также выбрать наиболее эффективный метод лечения и предотвратить возможные осложнения.
Клинический осмотр
Врач проводит визуальный осмотр, оценивая состояние кожи и слизистых оболочек. Возможные симптомы инфекции, такие как покраснение, отек, язвы или эрозии, могут быть замечены в районе коленного сустава. Также врач обращает внимание на наличие перевязки и состояние раны после операции.
Во время осмотра следует обратить внимание на мобильность и функциональность сустава. Ограниченная подвижность, болезнетворный хруст, боли, скакание или вывертывание могут свидетельствовать о наличии инфекции или осложнений после операции. Врач также спрашивает об отсутствии или наличии болей и дискомфорта.
Для более точной диагностики врач может провести некоторые дополнительные исследования. Рентгеновское обследование позволяет оценить состояние костей, наличие переломов или остеомиелита. Компьютерная томография и магнитно-резонансная томография назначаются для детального изучения тканей и структур сустава.
Клинический осмотр является основой для установления диагноза и планирования лечебных мероприятий. Важно проводить осмотр согласно установленной схеме и применять необходимые методы исследования, чтобы обеспечить качественное лечение и реабилитацию пациента с перипротезной инфекцией коленного сустава.
Анализ суставной жидкости
Для диагностики и лечения перипротезной инфекции коленного сустава, очень важно произвести анализ суставной жидкости. Этот анализ позволяет определить возбудителя инфекции и установить ее природу и степень развития. Анализ суставной жидкости может быть неприятным для пациента, поэтому перед процедурой проводится обезболивание.
Снятие суставной жидкости производится с использованием специальных шприцев и иглы для забора материала. Собранная жидкость анализируется в лаборатории. При исследовании обращают внимание на запах, цвет и консистенцию жидкости, а также наличие в ней лейкоцитов, бактерий и других патогенных микроорганизмов.
Анализ суставной жидкости является важным шагом в диагностике и лечении перипротезной инфекции. По результатам анализа врач может установить причину инфекции и назначить соответствующее лечение, включая антибиотикотерапию и хирургическое вмешательство.
Наиболее часто в суставной жидкости обнаруживаются бактерии, такие как гонококк, стафилококк, стрептококк и другие возбудители инфекций. Также возможно обнаружение грибков и других патогенных микроорганизмов. Это свидетельствует о наличии инфекции и ее прогрессировании.
Точность анализа суставной жидкости зависит от правильного сбора и хранения материала. Персонал, проводящий процедуру, должен соблюдать все требования по стерильности и использованию соответствующих препаратов и материалов.
Анализ суставной жидкости является важным инструментом в диагностике и лечении перипротезной инфекции коленного сустава. Правильно проведенное исследование позволяет определить причину инфекции, ее характер и степень развития. Это позволяет назначить эффективное лечение и предотвратить развитие осложнений.
Микробиологическое исследование
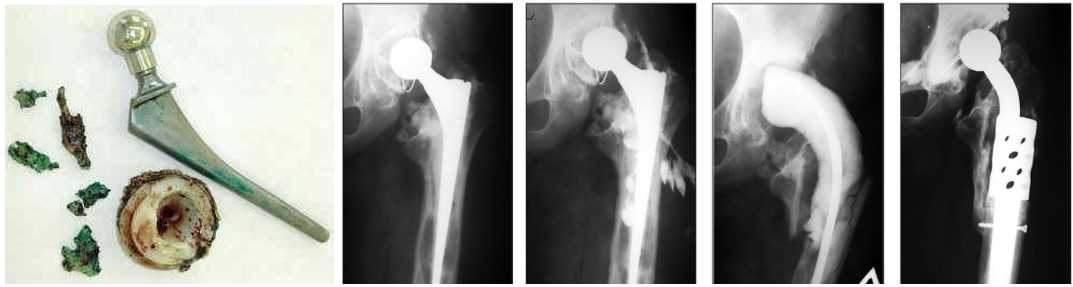
При ортопедической операции обычно берут биопсийный материал, который отправляют на микробиологическое исследование. Для получения материала проводят параэзезию области вокруг инфицированного сустава. Перед проведением процедуры пациентам обычно предварительно прописывают препараты для сна или обезболивание.
Обработка биоптата происходит в специализированной лаборатории, где с помощью микробиологических методов определяются виды микроорганизмов и их чувствительность к различным антибиотикам. Исследование проводится с использованием специальных культуральных сред, на которых микроорганизмы выращиваются в течение нескольких дней.
Результаты микробиологического исследования позволяют определить, какие микроорганизмы вызывают инфекцию, и выбрать оптимальный препарат для лечения. Кроме того, они могут помочь определить возможность распространения инфекции по кровотоку и органам, таким как почки или кости, и выявить возможные метастазы.
Микробиологическое исследование также может быть полезным при определении причин других инфекционных заболеваний, таких как дерматологические расстройства, гинекологические инфекции или респираторные инфекции, такие как астма или ротовирусная инфекция.
При лечении перипротезной инфекции коленного сустава обычно используются бактерицидные препараты, которые могут уничтожать микроорганизмы и предотвращать их рост и размножение. Также может проводиться операция по клипированию или удалению гнойничков, чтобы предотвратить их распространение и увеличение в размерах.
После лечения перипротезной инфекции коленного сустава микробиологическое исследование может быть проведено в рамках мониторинга эффективности лечения и определения наличия рецидива инфекции.